Cesta
Tu cesta está vacía, pero puedes añadir alguna de nuestras revistas o suscripciones.
Ver productosLa reforma de nuestro sistema sanitario, en busca de eficacia en sus actuaciones y eficiencia en el uso de los limitados recursos disponibles, pasa por una gestión compartida que conlleva notables consecuencias económicas.

30 de mayo de 2000 - 10min.
Si en nuestros días alguien expresara en público sus quejas acerca del sistema sanitario español, podría ser tachado de antipatriota. La alta esperanza de vida que disfrutamos, la cobertura sanitaria universal, el elevado número de trasplantes que se realizan, o lo poco que gastamos en salud en comparación con otros países son reflejo, nos dicen desde hace años, de las excelencias de nuestro sistema. Es tan bueno que algunos de fuera vienen a copiárnoslo; y nos permitimos incluso abandonar nuestras fronteras para asesorar a países en vías de desarrollo sobre la organización de sus sistemas de salud.
Todo ello, sin embargo, se compadece mal con la desmotivación de los profesionales, la masificación y premura en la atención ambulatoria, y las limitaciones de la población al acceso de algunos servicios y prestaciones. Por añadidura, cualquier paso en la redefinición del sistema o la introducción de cambios organizativos son etiquetados de intentos bastardos de privatización del sistema.
Hagan un esfuerzo de imaginación y piensen lo que significaría hacer una cola de cuatro horas para poder comprar una barra de pan o comer en un restaurante, ser informados de que no nos podrán transportar por avión de Madrid a Barcelona hasta dentro de dos meses, o de que nuestra entidad financiera no nos dará el saldo o los movimientos de la cuenta porque no encuentra los datos. Lo que nos parece impensable en servicios básicos dejados a la iniciativa privada, es tolerado que ocurra, o se acepta con resignación, en la asistencia sanitaria: retrasos en la atención de urgencias, listas de espera para acceder a los servicios, o historiales clínicos que no se encuentran.
Pese a ser médico, o quizás precisamente por haber dejado de serlo, nunca he comprendido la razón por la que no se afrontan con decisión las limitaciones de este servicio fundamental. Los vientos de reforma que sacuden a los sistemas de otros países de nuestro entorno económico o político no tienen incidencia alguna en el nuestro. Las iniciativas de cambio más recientes, como la posibilidad de hacer de los hospitales Fundaciones, han salido adelante perdiendo a cambio buena parte de lo que representaba su utilidad y posibilidades de mejora.
¿Existe curación para este enfermo? ¿Puede alguien tratarlo con alguna esperanza de éxito? Me parece que, como en el caso de los pacientes crónicos, mientras seguimos a la espera de ese medicamento o nuevo procedimiento cuasi milagroso y definitivo, de momento, a lo más que podemos aspirar es a un control razonable del proceso, que tienda a mejorar la calidad de vida y la supervivencia de nuestro sistema. Llegados a este punto, estoy obligado a proponer un tratamiento mínimamente riguroso, aun a sabiendas de que habrá colegas que discrepen frontalmente del mismo.
Me parece necesario hacer, con carácter previo, la siguiente reflexión. No hay sistema de salud capaz de proporcionar una demanda sin límite de servicios asistenciales, ni existen los recursos para financiar un uso abusivo de dichos servicios. La verdad de estos principios es independiente de la ideología política de quien tenga la responsabilidad de gestionar el sistema. Resulta evidente, por tanto, que cualquier solución pasa por el médico y el paciente, por la relación que se establece entre ellos. Es decir, por algo tan sabido como viejo y olvidado. Es importante señalar ahora que la viabilidad del sistema depende de la responsabilidad de ambas partes. Ni el médico ni el usuario pueden actuar ignorando las consecuencias que se derivarán de un uso inadecuado o abusivo de los servicios. Y a la Administración le corresponde velar por la racionalidad en el uso de los mismos. El problema, en mi opinión, reside en la manera en la que hasta ahora unos y otros han desempeñado su papel.
El Estado decidió asumir casi todos los papeles posibles dentro del sistema. El es a la vez el financiador y el proveedor de los servicios, y esto último lo hace en centros propios y con personal que, en la práctica, goza del estatus de funcionario. Además, controla el funcionamiento del sistema con mecanismos de administración pública. Detenta incluso el monopolio de la formación de especialistas. De esta manera se ha querido cumplir el mandato constitucional del derecho a la salud de los ciudadanos. Sin embargo, la realidad nos demuestra que las soluciones desarrolladas para dar cumplimiento a aquel principio no resultan del todo eficaces. Pese a la descentralización de parte de la responsabilidad de la administración del sistema sanitario a las comunidades autónomas, el escenario no ha cambiado de manera significativa (las excepciones pueden considerarse anecdóticas).
En este contexto podemos encontrar también un sector privado que durante años fue ignorado por el sistema de salud. Sólo recientemente y por determinadas circunstancias ha pasado a ser utilizado para solventar determinadas carencias asistenciales del sistema público. Pero la situación es como la de utilizar unos cubos para recoger el agua de las goteras que aparecen cuando llueve, pero sin intención de arreglar el tejado en los días secos. Lo que a corto plazo parece interesar a los centros privados, en el fondo, supone consolidar su situación como elementos marginales del sistema.
La reforma de nuestro sistema sanitario, en busca de la eficacia en sus actuaciones y la eficiencia en el uso de los limitados recursos disponibles, pasa por lo que podemos denominar una «gestión compartida» de ese riesgo de enfermar que tenemos todos y que conlleva notables consecuencias económicas. Esto significa que cuantos componen el sistema de salud deben ser conscientes de que al realizar sus funciones, en su actuación en el sistema o en sus relaciones con él, han de asumir y gestionar determinados niveles de riesgo. En el siguiente esquema se refleja mi visión de este modelo de gestión del riesgo.
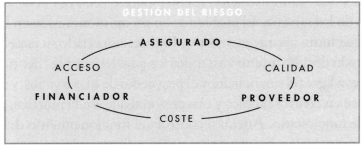
En el cuadro aparecen las tres dimensiones que definen todo sistema sanitario: el acceso, el coste y la calidad. Se busca un compromiso de equilibrio entre las tres dimensiones. No es posible un acceso ilimitado a todo tipo de servicios, a un coste bajo o, lo que es lo mismo, con recursos limitados, y obteniendo a la vez una calidad excepcional en las prestaciones. Se trata por tanto de encontrar la manera de gestionar ese equilibrio. A continuación se repasan las relaciones que se establecen entre cada uno de los elementos y las dimensiones correspondientes.
El acceso a los servicios es el resultado de un acuerdo o pacto entre el financiador y el usuario, beneficiario o asegurado. Aunque este pacto nos parece evidente en el caso del aseguramiento privado, existe también, aunque de forma implícita, en el sistema público de salud. El ignorarlo conduce a las desviaciones que hacen inviable el sistema. Se ha de ser consciente de que los usuarios del sistema pagan de una manera fundamentalmente indirecta, mediante los impuestos, la póliza que les acredita como beneficiarios del mismo. Entender esto tiene efectos muy importantes. Como toda póliza, es un tipo de contrato con un clausulado específico. Según sean las aportaciones económicas que se establezcan, así se verán determinadas la amplitud y frecuencia de los servicios a los que se tiene derecho. Dado que los recursos que destinamos a la sanidad son ciertamente limitados, no podemos pensar en solicitar a cambio una cobertura ilimitada de servicios y en todo tiempo y lugar. Esto debe llevar a los usuarios a reconocer que el poder enfermar sigue siendo todavía una condición propia de la naturaleza del hombre, y de la que no podemos escapar confiando sólo ni primordialmente en unos servicios asistenciales.
De aquí se derivan dos actitudes positivas para el beneficiario que contribuyen a gestionar su propio riesgo de enfermar: la de procurar el desarrollo de hábitos de vida y comportamientos saludables y la de no abusar del uso de los servicios asistenciales. Si fuéramos capaces de actuar según estas normas, el acceso a los servicios en el momento en que los necesitemos estaría más asegurado, y como consecuencia de un uso más racional de los recursos, éstos llegarían más lejos, es decir, nos permitirían acceder a más prestaciones de las que ahora, en la práctica, recibimos.
Al Estado le corresponde, en este nivel, poder conocer exactamente las prestaciones que realmente puede proporcionar a la población con los recursos económicos de los que dispone. Y también no inducir a confusión con declaraciones de acceso universal, cuando asegura que ofrece un catálogo de prestaciones ilimitado. Incluso podría llegar a decidir si desea hacer de todo y para todos, o bien si va a centrarse en proporcionar unos servicios de calidad para quienes disponen de menos recursos.
La dimensión del coste asistencial es el resultado de los acuerdos que se establecen entre quién financia los servicios y el que los presta. Resulta evidente la dificultad de que estos acuerdos sean eficientes si quién financia y atiende es la misma entidad y además es una institución de carácter público, no sometida a ninguna exigencia de ser competente y competitiva. Sería largo debatir aquí si esta relación debe dejarse a las leyes del mercado, pero lo que no es discutible es que estos acuerdos entre financiador y proveedor deben incorporar unos incentivos específicos para estimular un comportamiento eficiente. No podemos aceptar que se recompense igual al proveedor dedicado, eficiente y comprometido que al desinteresado y descuidado. No se puede pensar en financiar los servicios que se prestan sin considerar la forma en que se prestan ni los resultados que se obtienen.
Esto significa que el financiador ha de poner en marcha unos sistemas de concertación adecuados que incentiven la provisión cada vez más eficiente de los servicios y con mayor calidad. Por tanto, se ha de ser consciente de que el precio no puede ser el único ni el principal elemento de evaluación. Los proveedores deben entender que no pueden esperar ser reembolsados por todos los servicios que presten independientemente de su indicación, oportunidad y resultados. Su parte de gestión del riesgo se concreta en la forma en la que estudian y mejoran las indicaciones y procesos asistenciales para sacar el máximo partido a unos recursos limitados y en favor de sus pacientes.
Suele resultar fácil de entender que la dimensión de la calidad en nuestro esquema es el resultado de la relación que se establece entre el proveedor de los servicios y el beneficiario que los recibe. Sin embargo no se aprecia de forma tan inmediata cómo ha de funcionar esta relación de forma que existan los incentivos adecuados para que se dé el equilibrio entre ambas partes. La única manera en que los dos asuman una parte de riesgo pasa por la aceptación de un compromiso mutuo. Esto es, el usuario escoge dónde quiere recibir los servicios y se compromete a utilizar de forma preferente a ese proveedor. Y el prestador de los servicios sabe que su cliente está con él en razón de la calidad con la que los presta, y que de no hacerlo así podrá perderlo, con los efectos correspondientes en el montante de la remuneración que recibe. No podrá existir una prestación de servicios de calidad si el proveedor piensa que seguirá actuando y cobrando independientemente de cómo lo haga porque los beneficiarios no pueden «votar con los pies».
Me parece que la revisión de estas dimensiones básicas que definen todo sistema sanitario, y la gestión de las relaciones de que se establecen entre los componentes fundamentales del mismo, proporciona una idea de cuáles han de ser las actuaciones orientadas a conseguir un sistema viable y en equilibrio, que asegure de forma digna la recepción de unos servicios asistenciales por parte de la población de un país.
Otra cosa es cómo puedan estos cambios llevarse a cabo. La experiencia nos dice que pasan los años, que pocas cosas se mueven y entretanto nadie se queja. Sin embargo un optimista podría entrever algunos signos que anticipan modificaciones de fondo. La inercia actual del sistema puede verse desplazada por la revolución en los sistemas de información y comunicación. Los nuevos modos en los que las personas se informan y se comunican están afectando también al ámbito de la salud. Y esto ya ha comenzado a alterar la relación médico/enfermo, haciendo que los pacientes adquieran una actitud más responsable e inquisitiva acerca de sus patologías. De generalizarse este comportamiento, las instituciones asistenciales y los profesionales se verán arrastrados y obligados a introducir las mejoras necesarias para presentar un sistema de salud ágil, eficaz y que responda a las expectativas de calidad de sus usuarios.
Tras leer estas líneas, los lectores estarán en condiciones de realizar su propio diagnóstico. Para unos, quien realmente está enfermo será su autor; otros se lamentarán de su mal gusto por hablar innecesariamente de los achaques de un enfermo por el que no hay que preocuparse pues, como todos sabemos, goza de una mala salud de hierro.